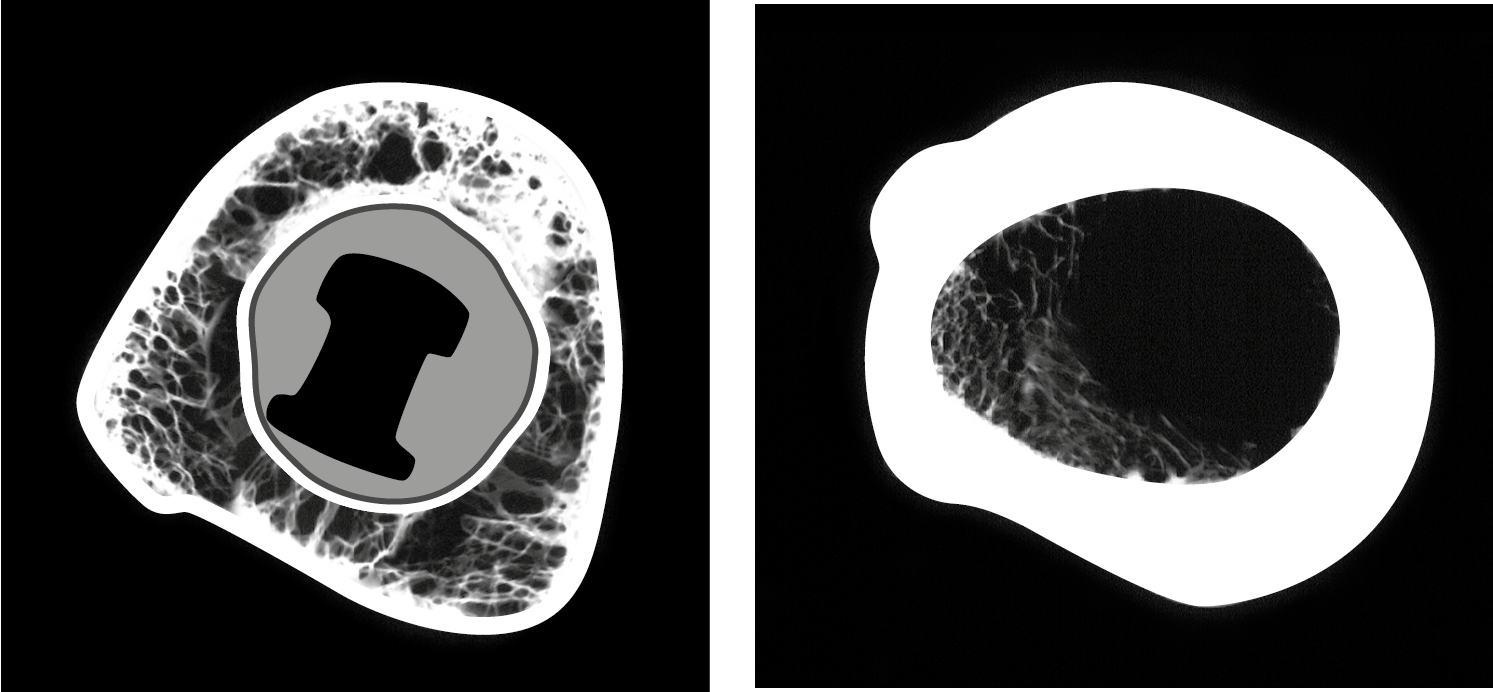
Fig. 1a: CT-Übersichtsaufnahme eines teilimplantierten Unterkiefers: Die Implantate sind nur in Richtung auf die Kortikalis wirklich (mit hohem Mineralisationsgrad) integriert. Da die nicht mineralisierten inneren Knochenbereiche alle linienförmig vor und hinter den Implantaten angeordnet sind, entsteht der Eindruck, dass die Implantate der Knochenbildung in Längsrichtung (z.B. dem osteonalen Knochen) im Wege sind. Denn je breiter die Implantate sind, umso breiter erscheinen auch die nicht mineralisierten Knochenbereiche.
Eine wissenschaftliche Analyse des Problems der Periimplantitis
Einführung
Der Begriff Periimplantitis enthält die Wortendung -itis. Dadurch wird unser Gehirn schon unmittelbar in die falsche Richtung gelenkt. Sofort assoziieren wir, dass die Ursache der Erkrankung mit Bakterien zusammen hängt und dass wir wohl Antibiotika einsetzen müssen, um die Erkrankung zu bekämpfen.
Aus der klinischen Erfahrung und aus der Auswertung der wissenschaftlichen Literatur wissen wir jedoch genau, dass Antibiotika in keiner Weise in der Lage sind, diese Erscheinung zu stoppen oder auch nur das Voranschreiten zu verlangsamen. Schon hieraus sollten wir ableiten, dass diese Erscheinung nicht ursächlich mit Bakterien zu tun hat. Bakterien werden jedoch (insbesondere auf rauen Implantatoberflächen) nach dem Beginn des Knochenabbaus um das Implantat herum (durch das opportunistische Ausnutzen der für sie räumlich günstigen Situation) zur Verschlimmerung des Krankheitsbildes beitragen.
Das Auftreten von Periimplantitis wurde mit einer Reihe von Faktoren in Zusammenhang gebracht, wobei ganz unterschiedliche Faktoren - je nach Autor und je nach dem der Gang der Überlegungen - Schuld sein sollen. Beispielsweise wurden mechanische SchräglastenI, Überlastung der crestalen Kortikalis im allgemeinen, Unterlastung des crestalen Knochens, Allgemeinerkrankungen der Patienten, Plaque in Kombination mit schwerer ÜberlastII, III und sogar Nikotinabusus als mögliche Ursachen untersucht. Viele andere Faktoren wurden ergebnislos untersucht.
Die Resultate all dieser wissenschaftlichen Untersuchungen unterschieden sich. Erstaunlicherweise konnte nicht einmal der Zusammenhang zwischen Periimplantitis und hormonell bedingter Osteoporose nachgewiesen werden.
Wie schon aufgezeigt wurde ist der Wissensstand der Privatpraktiker über die Periimplantitis erstaunlich gering - dies vor allem in Ländern mit hohem Einkommen. Denn dort wird an völlig sinnlosen Periimpantitis-Therapien gut und dauerhaft verdient. Ein besonders gutes Beispiel für die perfide Abzocke am Patienten ist die Situation in der Schweiz: dort verlangen die Gesundheitsdepartemente von den implantierenden Zahnärzte neuerdings, dass sie eine Dentalhygienikerin einzustellen haben (verpflichtend), um die hygienischen Probleme, die um die traditionellen Implantate herum durch die rauen Oberfläche entstehen, halbwegs im Griff zu behalten. Es hat sich also bei den Departementen schon herum gesprochen, dass die Entzündungen um die herkömmlichen Implantate herum ein enormes Problem darstellen, welches wie ein Tsunami über die Bevölkerung hereinbricht, da mehr und mehr implantiert wird. Bedauerlicher Weise stellt die Forderung nach der Beschäftigung von Dentalhygienierinnen einen Schritt in die falsche Richtung dar. Richtiger wäre es, zum Schutze der Bevölkerung raue Oberflächen an dentalen Implantaten einfach zu verbieten. Raue Implantatoberflächen werden in der Traumatologie nicht verwendet, obwohl sie dort durchaus eingesetzt werden könnten, denn traumatologische Implantate sind im sterilen Körperinneren eingebracht.
Die Häufigkeit des Auftretens der Periimplantitis und die klinischen Konsequenzen werden oft unterschätzt. Typischerweise werden die Patienten vor Behandlungsbeginn über die Risiken dieser Erkrankung nicht aufgeklärt, obgleich beinahe alle Patienten, die mit konventionellen 2-phasigen Implantaten versorgt werden, früher oder später mit der Erscheinung zu tun haben werden:
Heitz-Mayfield und MombelliIV berichteten auf der Grundlage einer umfassenden Literaturanalyse, dass die Periimplantitis in 100% der behandelten (Patienten-) Fälle wieder auftrat, wobei zwischen 7% und 93% der Implantate abermals betroffen waren. Dies, obwohl die Behandlung zunächst als erfolgreich bezeichnet und abgeschlossen worden war. Esposito zeigte in einem Review, dass die Erscheinung in 100% der Fälle nach einem Jahr wieder aufgetreten istV.
Die Frage, wie diese Erscheinung / Erkrankung zu behandeln ist, wurde weltweit in aller Breite untersucht. Die Untersuchungen sind dabei nicht immer vergleichbar, da die Kriterien für das Vorhandensein einer Periimplantitis (gerade in der Abgrenzung zur Mukositis) nicht überall gleich beurteilt wurden. Da die Erkrankung fast an allen eingesetzten 2-phasigen Implantaten auftritt, muss auch die Frage gestellt werden, ob es sich überhaupt um eine Erkrankung (im Sinne einer von der Norm abweichenden Erscheinung) handelt, oder ob es sich eventuell um eine normale, stets zu erwartende Entwicklung handelt, die dann eben im schlechten Fall zum Implantatverlust führt. Wenn dies so ist, dann würde dies die Kriterien für den Erfolg des Implantats verändern. Würde man zu diesem Ergebnis kommen, dann sollte man sich wohl besser von der heute überwiegend verwendeten, konventionellen 2-phasigen Implantattherapie verabschieden!
Alle Versuche, diese Erscheinung mit Antibiotika, durch Reinigung der Implantate oder mit anderen chirurgischen Mitteln aufzuhalten, haben sich jedenfalls als wirkungslos erwiesen.
Alternative Überlegungen
Die Herangehensweise an ein Problem wird dann nicht erfolgreich sein, wenn essentielle Informationen über die am Problem Beteiligten fehlen oder diese unberücksichtigt bleiben. So liegt es auch hier und genau weil dieser Fehler systematisch begangen wurde sind der Wissenschaft bis heute sehr einfache Lösungsansätze verborgen geblieben.
Beinahe die gesamte Literatur, die sich mit der Behandlung der Periimplantitis auseinander setzt, wurde betreffend rauer 2-phasiger Implantate erarbeitet und es wurden unterschiedliche Typen dieser Implantate miteinander verglichen. Dies mag dazu beigetragen haben, dass die einfache Wahrheit, nämlich dass in dieser Art von Implantat per se das Problem liegt, nicht erkannt wurde.
Es gibt (im Vergleich zu 2-phasigen Implantaten) weitaus weniger Literatur zu basalen Implantaten, speziell zu BOI®. Das bedeutet aber nicht, dass zu diesen Implantaten irgendwelche Literaturaussagen fehlen würden. Es wurde an vielen Stellen jedoch immer wieder berichtet, dass die Periimplantitis bei diesen Implantaten nicht auftrittVI. Der Trick dieser Implantate scheint darin zu liegen, dass die Schleimhautdurchtrittstellen dünn und poliert sind (genau genommen sind die Implantate komplett poliert und dennoch kommt es nachweislich nicht nur zur Osseofixation, sondern auch zur Osseointegration). Ferner wird die auf das Implantat auftreffende Kraft nicht kieferkamm-nah eingeleitet, sondern stets in basale Knochenareale, die offenbar für die Knochenübertragung besser geeignet sind und die zusätzlich gegen Infektionen geschützt sind. Somit spielt die Atrophie für das Überleben und für das Funktionieren des Implantats keine entscheidende Rolle. Die mechanischen Kräfte die aus der Kautätigkeit resultieren werden somit in Knochenzonen eingeleitet, die weit entfernt von der Zone des bakteriellen Angriffs liegen. Diese Implantate neigen weder zur Bildung von Knochentaschen, noch gibt es bei ihnen den vorhersagbaren und unvermeidlichen crestalen Knochenverlust, der (genau genommen nur) den 2-phasigen grosslumigen konventionellen Implantaten zu eigen ist.
Beschreibung und Interpretation der Pathologie
Es ist im Bereich der Knochenphysiologie üblich, bestimmte einzelne Aspekte der Knochenfunktion in separaten Bildern zu beschreiben. In der Zusammenschau aller bekannten Bilder entsteht das big picture über den Knochen und es entsteht das volle Verständnis für die KnochenfunktionVII. Wir werden nun genau diese Technik verwenden um genauer zu untersuchen, welche Eigenart des Knochens welchen Einfluss auf die Entwicklung einer Periimplantitis haben könnte.
Soviel vorweg: Knochen schützt sich (im Gegensatz zu anderen Organen im Organismus) nicht durch eine starke auf dem Blutstrom basierende Immunabwehr gegen bakterielle Angriffe. Knochen ist vielmehr per se durch seinen möglichst hohen Mineralisationsgrad geschützt. Und genau deswegen kommt es in vielen Fällen in tieferen Knochenschichten zum Stillstand der Periimplantitis. Dies obgleich (wie wir aus der Parodontologie wissen) mit zunehmender Taschentiefe die Agressivität der Bakterien auch in der Tasche um das Implantat zunehmen dürfte. Basaler Knochen ist schlichtwegs resorptions-stabiler.
1. Frage und dazu gehörende Beobachtungen
Können wir um das Implantat herum einen gleichmässigen und lange dauernden Implantat-Knochenkontakt (BIC) erwarten?
In der traditionellen Implantologie herrscht bis heute die (irrige) Meinung vor, dass dentale Implantate eine möglichst grosse Oberfläche aufweisen sollten, um mehr Knochenanwachsfläche aufzuweisen. Dadurch würden sich grosse Kräfte besser über die Fläche verteilen, ohne dass Knochen überlastet werden würde.
In der klinischen (und vor allem histologischen) Realität finden wir jedoch ganz andere Verhältnisse: Selbst klinisch gut integrierte Implantate zeigen kaum mehr als 50% BIC, und dies ohne Anzeichen eines klinischen Problems (z.B. Mobilität des Implantats). Ein grösserer BIC zeigt sich nur in kortikalen Knochenregionen, wo oft 100% BIC erreicht werden. Dies unabhängig von jeder Oberflächenvergrösserung am Implantat. Es zeigt sich auch, dass der BIC mit zunehmender Last auf dem Implantat auch langsam zunimmt. Ganz offenbar vermögen vergrösserte, raue Oberflächen den Knochen nicht dazu zu bewegen, noch mehr auf die Implantatoberfläche zuzuwachsen.
2. Frage und dazu gehörende Beobachtungen
Ist der Implantat-Knochenkontakt (BIC) überall gleich um das Implantat herum?
Die Analyse mittels Computer-Tomografie (Fig. 1a, 1b) zeigt, dass nur Implantatoberflächen, die Richtung auf eine Kortikalis orientiert sind, einen hohen BIC aufweisen. Implantatoberflächen die in die Längsrichtung des Knochens (bzw. der Kiefer) weisen, werden (auch langfristig) fast überhaupt nicht integriert.
Diese Beobachtung stellt die Wichtigkeit von spezifischen Implantatoberflächen (SLA, Ti-Unite- etc.) völlig in Frage. Mit anderen Worten: Es ist gar nicht möglich, Knochen dazu zu bringen, auf solche (tollen) Implantatoberflächen zu wachsen, wenn der nötige mechanische Stimulus dafür nicht vorhanden ist.
Und: ohne funktionellen Stimulus wird der auf der Oberfläche entstandene (z.B. Geflecht-) Knochen nicht durch dauerhaften osteonalen Knochen ersetzt. D.h. auch der zunächst gebildete Knochen bleibt nicht bestehen, wenn ausreichender funktioneller Reiz fehlt.
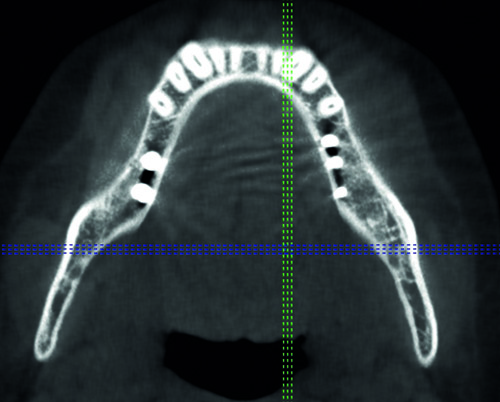
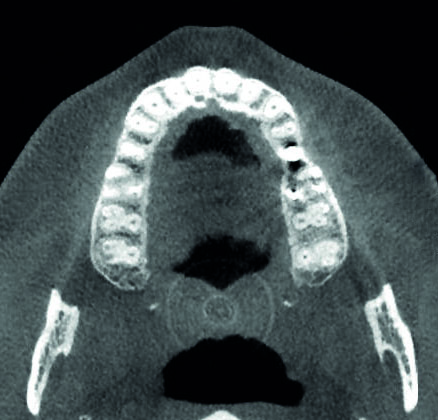
Fig. 1b CT-Übersichtsaufnahme eines teilimplantierten Oberkiefers: Ein gut in Richtung auf die Kortikalen integriertes Implantat in Regio 25 ist sichtbar. Mesial und distal des Implantats kann kein Knochen gefunden werden.
3. Frage, Beobachtungen und nachfolgende Analyse:
Können wir zu einer logischen und zur klinischen Realität passenden Erklärung kommen, wenn wir das Wolff`sche Gesetz auf das Problem der Periimplantitis anwenden?VIII
Das Wolff`sche Gesetz beinhaltet unter anderem die folgenden Aspekte:
- Optimierung der mechanischen Leistungsfähigkeit des Knochens im Hinblick auf sein Gewicht
- Ausrichtung der Trabekulae in die Hauptkraftrichtung
- Selbst-Regulierung der Knochenstrukturen durch Knochenzellen, die auf mechanischen Stimulus reagieren (Osteozyten)
- Optimierung der mechanischen Widerstandsfähigkeit durch Änderungen der inneren Morphologie des Knochens und durch Änderung der äusseren Form
- Regulierung der mechanischen Widerstands- und Leistungsfähigkeit durch Umverteilung der Mineralisation
Der Knochenverlust um das Implantat herum kann als ein solcher Optimierungsprozess betrachtet werden: Es versteht sich von selber, dass nach der Zahnextraktion die Blutversorgung im Desmodontium zusammenbricht und damit verschwindet auch die Drainage für das Blut aus dem Knochen.
Aber auch unter funktionellen Aspekten ist nach dem Zahnverlust viel zu viel Knochen vorhanden. Mit anderen Worten: jedes raue Implantat, welches nach dem Zahnverlust eingesetzt wird, wird von der Periimplantitis bedroht, da der Knochen voraussichtlich in jedem Fall schrumpfen wird.
Das Nichtauftreten von Knochenabbau nach Extraktionen und das Nichtauftreten der Periimplantitis um raue Dentalimplantate herum ist somit eher die Ausnahme.
Dies erklärt, warum bis zu 100% der konventionellen Implantate von der Erscheinung betroffen sind, und warum die aktive zahnärztliche Therapie hiergegen so erfolglos ist. Es gelingt eben nicht, den unterlasteten Knochen in Implantatnähe (bei gleichzeitiger knochenfordernder Entzündung) zu erhalten. Wir erleben die praktische Auswirkung des Wolff`schen Gesetzes.
Der Knochenverlust geht der Entzündung voraus, die sich opportunistisch an den rauen Oberflächen etablieren kann.
Fig. 2c: Links [L]: Ideal eingeheiltes crestales Implantat, mit einem gleichmässigen BIC von 50%. Mitte [M]: Zunahme des BIC in basalen Knochenarealen bei gleichzeitigem Beginn der crestalen Knochenauflösung. Die Periimplantitis beginnt. Rechts [R]: Ein stabiles Knochenniveau wird erreicht, sobald die Front der Knochenresorption die Grenze zum basalen Knochen erreicht hat.
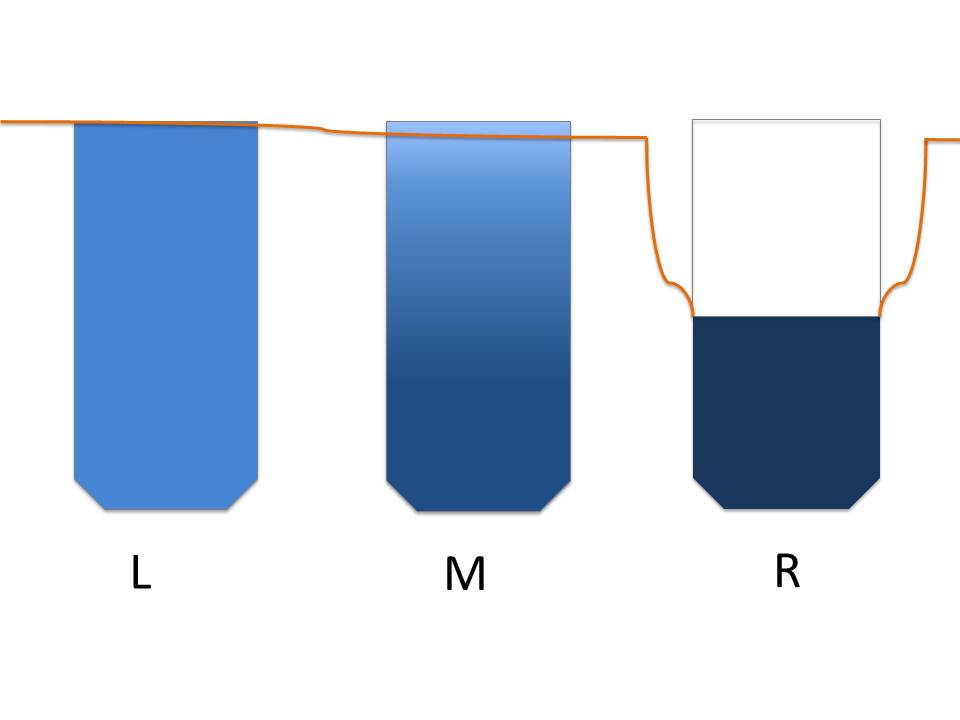
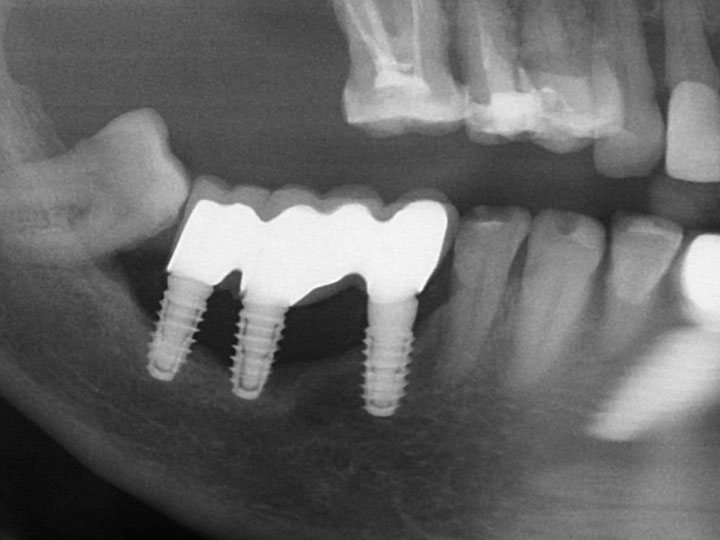
Fig. 2d: Obgleich schon 50% der enossalen Implantatoberfläche frei liegen, sind die Implantate im rechten Unterkiefer stabil. Die Resorptionsfront hat stabile Knochenareale erreicht und ab hier schreitet der Knochenabbau langsamer voran, denn diese Areale sind resorptionstabiler.
4. Frage, Beobachtungen und nachfolgende Analyse
Ist es wirklich wahr, dass grosse enossale Implantatoberflächen für die Kraftübertragung in den Knochen notwendig sind?
Die Lehre und die Forschung an den dentalen Universitäten geht bis heute davon aus, dass Implantatoberflächen möglichst gross sein müssen, am besten so gross wie möglich. Bei der Langzeitbeobachtung der Therapie mit dem Strategic Implant® zeigte sich hingegen, dass selbst sehr geringe Mengen von kortikalem Knochen als dauerhafte stabile Verankerung dienen können, so lange der Knochen kortikal ist. In dieser Situation kann sogar in Sofortbelastung behandelt werden. Der Begriff Osseofixation bedeutet in diesem Zusammenhang, dass der direkte Kontakt zwischen dem lebenden Knochen und der Implantatoberfläche chirurgisch hergestellt wird, ohne dass eine aktive (biologische) Antwort des Knochens auf die Implantation erfolgen muss.
Fig. 2e: Ein kurzes Implantat ("short implant") ist im distalen Unterkiefer im Regelfall überall mit hohem Mineralisationsgrad integriert. So kann dieses Implantat grosse Kaukräfte auf den Knochen übertragen "Periimplantitis" tritt in dieser Situation eher selten auf, da die Atrophie vor der Implantation schon eingetreten war. An diesem Beispiel können wir auch lernen, dass die Regel der dentalen Implantologie, nach der die Kronenlänge auf Implantaten nicht grösser als die enossale Implantatlänge sein soll, nicht (allgemein) gültig ist und war. Vermutlich war sie nie und für kein Implantatsystem jemals gültig, diese Theorie stellt somit einen Irrtum dar.
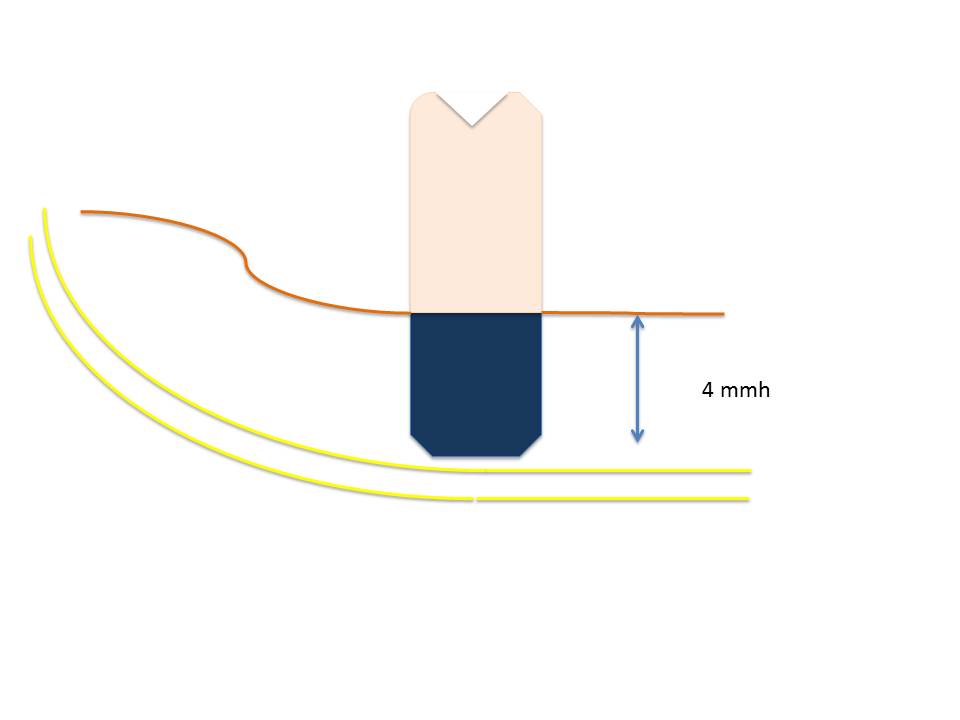
Fig. 2f: Zwei kurze Implantate im distalen Unterkiefer halten eine weitspannige Brücke. Nach den "Regeln" der 2-phasigen Implantologie ist dieses Vorgehen angeblich falsch. In der klinischen Realität zeigt sich jedoch, dass schon kleinste Areale von kortikalem Knochen langfristig als stabile Verankerungsbereiche gelten können, weswegen auch bei sehr wenig Knochen ohne weiteres und in Sofortbelastung therapiert werden kann.
5. Frage, Beobachtungen und nachfolgende Analyse
Könnte eine Entwicklung, die von Prof. Karl Donath (Hamburg, 1935 - 2010) beschrieben wurde und die er Extra-Territorialisation nannte, das Auftreten der Periimplantitis erklären und würde so eine Erklärung eventuell zu besserem Verständnis führen als die heute üblichen Konzepte?
Etwa zur gleichen Zeit als P. I. Branemark die Osseointegration entdeckte und beschrieb, beobachtete Donath sehr ähnliche Entwicklungen im Knochen und er beschrieb sie als Extra-Territorialisation. Beide Autoren beschrieben genau die gleichen Beobachtungen, jedoch mit unterschiedlichen Worten, und sie postulierten ganz unterschiedliche biologische Zusammenhänge.
Während P. I. Branemark annahm und betonte, dass Knochen unterschiedliche Implantatoberflächen erkennen würde und darauf reagiert, zeigte Donath, dass jede enossale Oberfläche eines Fremdkörpers zu kortikaler Einkapselung führen kann. Er nannte dieses Phänomen Extra-Territorialisation und er gab als Beispiel die kortikale Abgrenzung einer Zyste. Seine Erklärung für diese Entwicklung beinhaltete hauptsächlich mechanische Gründe: Trajektorien um die Zyste oder das Implantat erlauben die makro-trajektorielle Kraftweiterleitung um die Fremdkörper herum.
Gemäss dieser Denkweise ist ein Implantat ein Fremdkörper, der der Bildung von osteonalen Kraftweiterleitungsstrukturen im Wege steht. Implantate sind also Blockaden, die passiv integrieren, weil sich optimierte Makro-Trajektorien um sie herum bilden.
Kaukräfte, die vom Implantat in den Knochen hinein übertragen werden, haben Einfluss auf die Knochenantwort, sobald ein dauerhafter Kraftschluss zwischen dem Implantat und dem Knochen besteht.
Fig. 2g: Typisches Bild von Kortikalknochen und Trabekeln im Knochen: Der Knochen wird von einer dicken Kortikalis umgeben. Die schwarzen Pfeile zeigen, dass Kraft in beide Richtungen übertragen wird. Die Orientierung und die Grösse der Trabekel wird durch die mechanische Beanspruchung bestimmt. (Wolff, 1982)

Fig. 2h: Wenn sich im Knochen eine Zyste bildet (roter Ring = Zystenbalg; gelb: Zysteninhalt), so wird eine komplett neue Kortikalis gebildet die es erlaubt, Kräfte um die Zyste herum intra-ossär zu übertragen.

Fig. 2i: Osseo-integrierte Implantate führen zu der gleichen Art von Knochenantwort wie die Zystenbildung. Beide Entwicklungen können daher mit Recht auch als Extra-Territorialisation bezeichnet werden.

Fig. 2j: Eine innere Kortikalis entwickelt sich jedoch nicht um granulierende Entzündungen. Im Granulom liegt eine hohe metabolische Aktivität vor, die mit der Knochenbildung oder dem Knochenerhalt nicht vereinbar ist.

Fig. 2k: Links: Querschnitt durch den zementierten Schaft einer Hüftprothese nach 16 Jahren Tragezeit. Der Knochen um den Zement herum hat sich komplett neu organisiert und vor allem hat durch das Stress Shielding die Knochenmasse stark abgenommen. Rechts: die nicht operierte Seite des gleichen Patienten.
Genau die gleichen Entwicklungen, die wir hier beobachten können, müssen wir auch um dentale Implantate herum erwarten. Dies bedeutet, dass wir erwarten müssen, dass um jedes dentale Implantat herum Knochen abbaut, wobei der Knochenabbau von der Elastizität des Implantatmaterials und des Designs des Implantats sowie von den einwirkenden Kaulasten (insbesondere in Relation zur Grösse der Implantatoberfläche) abhängt, ebenso wie von der Frage, ob die Implantate durch Brücken verblockt sind.
6. Frage, Beobachtungen und nachfolgende Analyse
Verliert Knochen seine natürliche Elastizität (die er unter funktionellen Lasten hat bzw. ohne Implantat hätte), wenn zu steife Implantate (d.h. steif durch die Materialwahl oder das Design/die Dicke) eingesetzt werden und entlang der vertikalen Implantatachse integrieren?
Im Prinzip sind 2-Phasen-Implantate bei ordentlicher Integration allesamt als „ankylosiert“ zu betrachten und der sie umgebende Knochen ist kortikal. Man könnte diesen Knochen auch als eingefroren bezeichnen. Die Elastizität dieses Knochens nimmt ab. Ankylosen werden bei Zähnen als pathologische Situation gewertet, bei Implantaten sind sie hingegen erwünscht.
Obgleich also Extra-Territorialisation stattfindet, kann und wird der Knochen dennoch durch funktionelle Inaktivität (Unterlastung) direkt atrophieren und zwar gemäss dem Wolff`schen Gesetz von 1892. Man könnte den Vorgang mit der Sublimation von gefrorenem Wasser vergleichen, welches ohne zu schmelzen direkt in die Gasphase übergehen kann.
7. Frage, Beobachtungen und nachfolgende Analyse
Verstärkt die Schienung von crestalen Implantaten den vertikalen Knochenverlust?
Rokni et al IX (2005) und Cochran X et al (2009) zeigten, dass vertikaler Knochenverlust zunimmt (im Vergleich zu einer Gruppe von nicht geschienten Implantaten) wenn Implantate prothetisch geschient werden.
Den Grund für den zunehmenden Knochenverlust kann man in der durch die Schienung noch weiter eingeschränkten elastischen Knochenverschiebung (um das Implantat herum) finden.
8. Frage, Beobachtungen und nachfolgende Analyse
Sind osseo-integrierte Implantate mit dem Knochen wie durch eine Klebung verbunden?
Jeder der schon einmal die Gelegenheit hatte Knochenhistologien mit Implantaten durchzuführen, konnte beobachten dass selbst über Jahrzehnte integrierte Implantate nicht wie eingeklebt sind: sie fallen ganz leicht aus dem Knochen heraus, wenn die histologische Schnittführung die mechanische Verankerung beseitigt hat. Dies ist sowohl bei rauen wie auch bei glatten Implantaten identisch zu beobachten. D.h. die Osseo-Integration bei glatten Implantaten ist nicht schlechter.
Und auch dies kann beobachtet werden: Wenn Implantate in post-implantationem neu gebildeten osteonalen Knochen integriert sind, dann liegt eine dünne Schicht Weichgewebe zwischen dem Knochen und dem Implantat vor, weil eben die Osteone (jedes für sich) von so einer dünnen fibrösen Schicht stets umgeben sind. Diese Schicht verhindert eine Verklebung von Implantat und mineralisierter Knochenmatrix. Aber auch bei in Geflechtknochen integrierten Implantaten finden wir keine Klebung.
9. Frage, Beobachtungen und nachfolgende Analyse
Wie können wir uns elastische Deformationen des Knochens vorstellen? Haben Implantate Einfluss auf die Elastizität des Knochens?
Histologische Untersuchungen zeigen:
- Osteonaler Knochen besteht aus langen dünnen Baueinheiten (Osteone), die spiralförmig durch den Knochen ziehen und die sich gegenseitig überlagern. Um jedes dieser Osteone besteht eine ultradünne Lage von Weichgewebe. Osteone sind also nicht gegeneinander osseointegriert. Gerät Knochen unter axiale Zugkräfte, so kommt es zu einem Pull-out einzelner Osteone
- Auf diese Weise können sich Osteone in Schichten gegeneinander verschieben. Wir beobachten dabei slip lines, sogenannte Verschiebungslinien. Wenn Knochen sich unter Funktion verbiegt, dann verschieben sich die Schichten gegeneinander. Soweit in diesem Knochen Implantate integriert sind, blockieren die Implantate diese Schichtverschiebung lokal: sie blockieren die Verschiebung einzelner Osteone und die Verschiebung von Schichten. So werden ganze Elastizitätszonen an andere Orte verlegt, um lokale Versteifungen auszugleichen oder um lokale Blockaden der Weiterleitung von makro-trajektoriellen Kräften zu umgehen. Dies verändert die Verteilung der Mineralisation im Gesamtknochen
10. Frage, Beobachtungen und nachfolgende Analyse
Beeinflussen raue Oberflächen die Chancen zur Re-Integration eines mobilen Implantats?
Als wir vor 20 Jahren anfingen mit lateralen basalen Implantaten zu arbeiten, (Diskimplants, BOI®) wiesen alle diese Implantate raue Oberflächen auf.
Damals beobachteten wir regelmässig Periimplantitis (kraterförmigen Knochenverlust) auch an diesen Typen von Implantaten. In manchen Fällen erreichte der Knochenverlust die Basisscheibe oder sogar unter diese Basisscheibe. Bei mehrscheibigen lateralen basalen Implantaten war zumeist nur die crestale Scheibe betroffen.
Wir nahmen schon bald an, dass polierte vertikale Implantatanteile diesen Knochenverlust nicht aufweisen würden, und als das Design der Implantate entsprechend geändert wurde (weiterhin waren jedoch die Basisscheiben zunächst aufgeraut) konnten wir sofort beobachten, dass keine kraterförmigen Knocheneinbrüche mehr auftraten.
Die so modifizierten Implantate wiesen jedoch immer noch eine geringe Tendenz zur Re-Integration auf, und zwar in den Fällen, in denen sie sich durch Überlast gelockert hatten. Mobile Basissscheiben von Diskimplantaten integrierten kaum wieder, ohne dass die Lasten signifikant reduziert wurden.
Erst als die ersten komplett polierten lateralen basalen Implantate erhältlich gemacht wurden verschwand auch dieses Problem. Mobile laterale basale Implantate re-integrierten bei hohem Mineralisationsgrad, wenn die enossalen Oberflächen poliert sind und nachdem die natürlich auf den periimplantären Knochen auftreffenden Lasten in den physiologischen Bereich zurückgeführt wurden. Die Re-Integrationszeit beträgt wenige Monate.
Hieraus konnten wir Folgendes ableiten:
- Polierte vertikale Implantatanteile minimieren das Risiko des Auftreten einer Periimplantitis
- Polierte intra-ossäre Implantatanteile erlauben im Allgemeinen eine bessere Re-Integration des Implantats bei sterilen Lockerungen durch Überlast
- Laterale Mobilität an schraubbaren basalen Implantaten wird durch Korrektur der Last behandelt. Sind diese Implantate jedoch vertikal mobil, so müssen sie im Regelfall ausgewechselt werden
11. Frage, Beobachtungen und nachfolgende Analyse
Ist es möglich, dass osseointegrierte Implantate ihre räumliche Position im Knochen verändern, obgleich sie gut integriert sind?
Im Rahmen der Frage 3 haben wir schon Aspekte des post-operativen Re-Modellings im Bereich des crestalen Knochens betrachtet.
Neben dem Re-Modelling kann auch das die Morphologie des Knochens verändernde Modelling Einfluss auf die Aussenform des Knochens haben. Die Knochenform ändert sich dabei quasi selbsttätig.
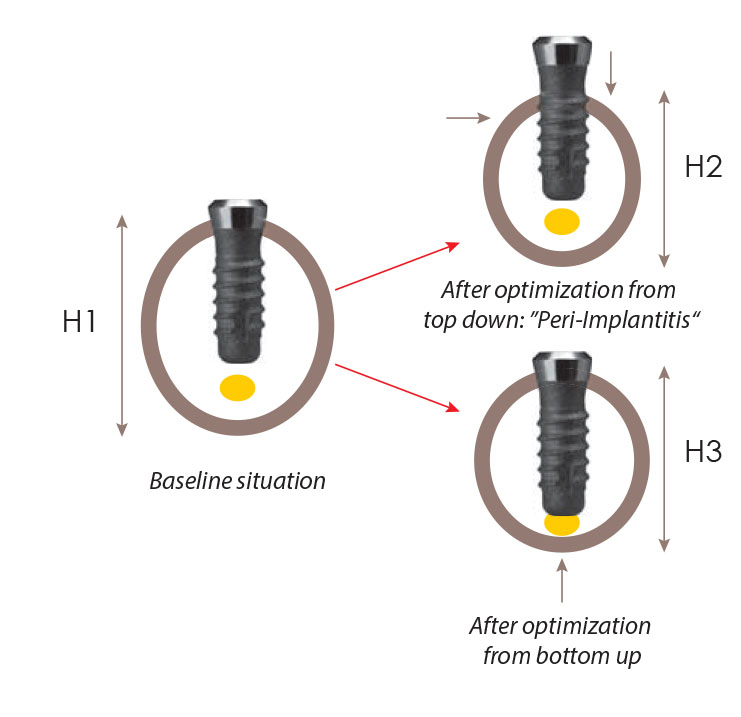
Wie das nachfolgende Bild zeigt, kann der Knochen von unten oder von oben her verloren gehen. Im letzteren Fall würde man die Erscheinung schnell und voreilig als Periimplantitis bezeichnen. Diese Bezeichnung ist unsinnig soweit sie die Ursache der Erkrankung betrifft. Richtig ist allerdings, dass die frei liegenden Knochenoberflächen (wenn sie rau sind) sofort bakteriell besiedelt werden, womit sich eine Entzündung mindestens der periimplantären Weichteile ergeben wird.
Fig. 2l: Sobald Knochen (gemäss dem Wolff`schen Gesetz) seine Struktur und seine Masse optimiert, kommt es zu einer Reduktion der Knochenmenge. In Abhängigkeit davon, wo genau dann Modelling stattfindet, kann die Knochenmasse von oben her reduziert werden (Resultat: Periimplantitis, Teilbild oben rechts) oder von unten oder von den Seiten (Resultat: die Implantation ist erfolgreich, Teilbild unten links). Es ist auch möglich, dass die Resorption mitten im Knochen stattfindet, womit wir von aussen gar keine Änderungen beobachten können. Im Prinzip ist es für die Implantologen von Vorteil, dass der Knochen während der Optimierung seiner Masse von überall verschwinden kann: denn würde stets von crestal her resorbiert werden, dann würden wir noch sehr viel häufiger Periimplantitis beobachten können als dies heute der Fall ist.
Zusammenfassung
In der Zusammenschau der vorstehenden Überlegungen wird klar, warum bis heute die Gründe für das Auftreten der Periimplantitis nicht (von der "Wissenschaft") identifiziert wurden. Klinische Beobachtungen haben darauf hingedeutet, dass die Bakterien, welche die rauen Oberflächen besiedeln die Entzündung unterhalten. Dies beweist jedoch nicht, dass diese Bakterien auch die erste Ursache der Erscheinung sind.
Wir gehen heute davon aus, dass das Auftreten der Periimplantitis durch knochen-interne Vorgänge (Modelling, Remodelling, Optimierung) bedingt ist, und dass es anschliessend lediglich zu einer opportunistischen Infektion kommt. Das Ausmass der Infektion hängt von der Oberfläche des Implantats ab und daneben von Parametern der patienteneigenen Immunabwehr.
Es muss ausserdem zwischen einer Infektion im Knochen (z.B. Restostitis mit frühem Implantatverlust), einer Infektion am Knochen (z.B. Periimplantitis), und einer Infektion des Knochens selber (Osteomyelitits) unterschieden werden.
Wenn wir auf den mehr als 25-jährigen Erfahrungsschatz der basalen Implantologie zurückgreifen, so können wir feststellen, dass Implantate mit den folgenden Eigenschaften:
- Kraftübertragungsflächen fernab vom (nicht haltbaren) crestalen Knochen
- dünne Schleimhautdurchtrittstellen des Implantats
- polierten Implantatoberfläche
es zulassen, das Auftreten der Periimplantitis zu verhindern, und dies noch dazu unabhängig von der Compliance und dem Willen bzw. der Möglichkeit der Patienten überhaupt Zahnpflege zu betreiben.
Als Ergebnis dieser Analyse können wir feststellen, dass in erster Linie raue enossale Implantatoberflächen in Kombination mit grossen Schleimhautdurchtritts-Stellen (speziell bei mehrstückigen Implantaten) der wahrscheinlichste Grund für das Auftreten einer Periimplantitis sind. Alle diese Faktoren begünstigen die Besiedlung der freiliegenden Implantatoberflächen. Andere Faktoren haben voraussichtlich kaum Einfluss auf das Geschehen.
Erst wenn wir damit aufhören, konventionelle 2-phasige Implantate zu verwenden und vermehrt auf basale Implantate zurückgreifen, werden die Patienten eine realistische Chance haben, ohne Periimplantitis zu leben.
Danksagung:
Die Internationale Implantatstiftung (München) dankt Herrn Prof. Dr. Stefan Ihde (prof(at)ihde.com) für die Erstellung dieser Analyse.
[I] Uribe R, Peñarrocha M, Sanchis JM, García O Medicina Oral : Organo Official de la Sociedad Espanola de Medicina Oral y de la Academia Iberoamericana de Patologia y Medicina Bucal [2004, 9(2):160-2, 159-60.
[II] van Steenberghe D1, Naert I, Jacobs R, Quirynen M. Influence of inflammatory reactions vs. occlusal loading on peri-implant marginal bone level. Adv Dent Res. 1999 Jun;13:130-5.
[III] Heitz-Mayfield LJ1, Schmid B, Weigel C, Gerber S, Bosshardt DD, Jönsson J, Lang NP, Jönsson J. Does excessive occlusal load affect osseo-integration? An experimental study in the dog., J. Clin Oral Implants Res. 2004 Jun;15(3):259-68.
[IV] Heitz-Mayfield LJ, Mombelli A. The therapy of peri-implantitis: a systematic review. Int J Oral Maxillofac Implants. 2014;29 Suppl:325-45.
[V] Esposito M1, Grusovin MG, Worthington HV Treatment of peri-implantitis: what interventions are effective? A Cochrane systematic review. Eur J Oral Implantol. 2012;5 Suppl:S21-41.
[VI] Ihde S., Principles of BOI. Textbook, Springer Heidelberg, 2005.
[VII] Martin R.B., Burr D.B., Sharkey N.A.: Skelettal Tissue Mechanics, Springer, New York ;1998, ISBN 0-387-98474-7, www.springer-ny.com
[VIII] Wolff J., Das Gesetz der Transformation der Knochen, Springer, Berlin, Germany, 1892 (in Germany)
[IX] Rokni, S., Todescan, R., Watson, P., Pharoah, M., Adegbembo, A. O. & Deporter, D. 2005. An assessment of crown-to-root ratios with short sintered porous-surfaced implants supporting prostheses in partially edentulous patients. Int J Oral Maxillofac Implants, 20, 69-76
[X] Cochran, D. L., Nummikoski, P. V., Schoolfield, J. D., Jones, A. A. & Oates, T. W. 2009. A prospective multicentre 5-year radiographic evaluation of crestal bone levels over time in 596 dental implants placed in 192 patients. J Periodontol, 80, 725-33




